Заднекапсулярная катаракта – это офтальмологическое заболевание, при котором наблюдается помутнение хрусталика, расположенного в субкапсулярной части глазного яблока. Особенность данного патологического состояния заключается в его быстром прогрессировании, сопровождающимся стремительным ухудшением зрения. При отсутствии своевременного лечения человек с таким диагнозом может ослепнуть буквально за 2-3 месяца.
Содержание
Что такое заднекапсулярная катаракта и почему она возникает
Данное заболевание является осложненным видом глазной катаракты и может иметь как врожденный, так и приобретенный характер. К врожденным причинам развития патологии можно отнести следующие факторы:
- наследственная предрасположенность;
- интоксикация организма во время беременности;
- перенесенные во время беременности вирусные, аутоиммунные заболевания;
- врожденные болезни, характеризующиеся преждевременным старением соединительной ткани.
В течение жизни заднекапсулярная катаракта способна возникнуть на фоне следующих патологических состояний:
- сахарный диабет;
- сосудистый атеросклероз головного мозга;
- псориаз;
- онкологические процессы;
- офтальмологические заболевания;
- ревматоидный артрит;
- патологии щитовидки;
- контузия.
Осложненная катаракта может быть следствием различных аутоиммунных, системных или эндокринных болезней. К другим причинам развития такого недуга можно отнести:
- операции на глазах;
- длительный прием глюкокортикостероидов;
- механическое повреждение хрусталика;
- поражение организма радиоактивными или ультрафиолетовыми излучениями;
- злоупотребление спиртными напитками, активное курение.
Чаще всего заднекапсулярная катаракта является возрастным заболеванием, возникающим в результате естественных процессов старения организма. Патология диагностируется преимущественно у людей возрастом более 50 лет. Начальная стадия катаракты имеется у каждого человека старше 65 лет. Но это вовсе не означает, что данное заболевание может диагностироваться исключительно у пожилых людей. Нередко болезнь обнаруживается у молодых парней и девушек без видимых на то причин.
Предрасполагающими факторами к развитию заднекапсулярной катаракты являются:
- преклонный возраст;
- женский пол;
- проживание в неблагоприятных экологических условиях;
- работа на вредном производстве;
- длительное пребывание под солнцем;
- малоподвижный образ жизни;
- наличие вредных привычек;
- интоксикация организма;
- постоянное пользование компьютером или телевизором.
Симптомы и признаки
На начальной стадии развития заболевание обычно никак не проявляется, что затрудняет раннюю диагностику проблемы. Но если лечение не было начато, то потемнение хрусталика приводит к выпадению центрального поля зрения, что сопровождается появлением таких признаков:
- светобоязнь;
- световые блики и вспышки, возникающие в темное время суток;
- трудности с чтением при плохом освещении;
- раздвоение изображения;
- появление световых колец вокруг источников света;
- нарушение четкости зрения.
Патологический процесс прогрессирует очень быстро, уже через некоторое время от начала развития заднекапсулярной катаракты у человека наблюдаются серьезные проблемы со зрением. Сначала ухудшается видимость вблизи, а затем и на дальние расстояния, нарушается восприятие цветовой гаммы, возникает необходимость в постоянной смене очков или линз.
В некоторых случаях больной жалуется на сильные головные боли, воспаление глаз. При отсутствии лечения четкость изображения существенно ухудшается или исчезает вовсе.
Стадии развития катаракты
Развитие заднекапсулярной катаракты происходит в 4 стадии:
- Начальная. Происходит образование щелей вследствие расслоения волокон соединительной ткани, формируются вакуоли с жидкостью, обнаружить которые можно только под микроскопом. Симптоматические проявления на этом этапе не наблюдаются, больной может лишь жаловаться на периодическую затуманенность зрения, двоение, мелькание мушек перед глазами. Длится от 1 месяца до года.
- Незрелая. Зрачок начинает постепенно мутнеть, приобретает серо-белый оттенок, что сопровождается существенным ухудшением зрения. Наблюдается повышение внутриглазного давления, мигрени. Набухающая катаракта быстро переходит в следующую степень.
- Зрелая. Хрусталик теряет много жидкости, его размеры уменьшаются, а зрачок приобретает мутный серый оттенок. Клиническая картина ярко выражена, больной плохо различает цвета, видит световые ореолы, блики и вспышки. На этой стадии проводится хирургическое вмешательство.
- Перезрелая. Волокнистая структура хрусталика полностью разрушается, его ядро становится плотнее и меньше, приобретает молочный оттенок. Человек полностью теряет зрение.
Диагностика

- осмотр глазного дна. Позволяет обнаружить изменения в его структуре;
- оценка состояния хрусталика и параметров глаза с помощью специального прибора;
- проверка остроты зрения, внутриглазного давления;
- УЗИ сетчатки глаза и зрительного нерва. Назначается для подтверждения диагноза, уточнения особенностей течения патологии;
- определение степени развития катаракты с помощью щелевой лампы.
С помощью таких методов врач может диагностировать заднекапсулярную катаракту, определить степень ее развития и особенности течения заболевания. Иногда назначаются дополнительные исследования.
Лечение
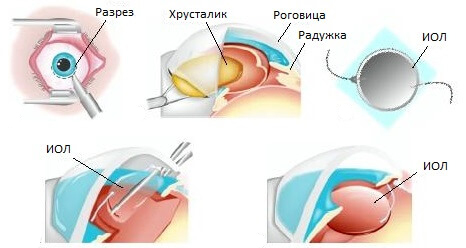
Большинство видов глазной катаракты лечатся консервативным путем с помощью специальных капель. Но заднекапсулярная катаракта является осложненной патологией, справиться с которой можно только хирургическим методом. Оперативное лечение патологического процесса может осуществляться 2-мя способами:
- Экстракапсулярная экстракция катаракты. Ядро помутневшего хрусталика извлекается под специальным микроскопом через микроскопический порез и заменяется искусственной линзой. Происходит иссечение не всего хрусталика, а только его пораженной части. Недостатком такой операции является значительное травмирование глазного яблока.
- Интракапсулярная экстракция катаракты. С помощью специального устройства хрусталик и капсула примораживаются к металлическому наконечнику, а затем извлекаются через разрез. Такая операция еще более травматичная, поэтому применяется лишь в крайних случаях.
В некоторых современных клиниках практикуется факоэсульсификация катаракты – малоинвазивная операция, при которой осуществляется воздействие ультразвуковыми волнами, вследствие чего снижается травматичность глазного яблока.
Противопоказания к проведению операции
Операция по удалению потемневшего хрусталика в субкапсулярной части глазного яблока не осуществляется, если имеются следующие проблемы со здоровьем:
- воспаление глазного яблока или возле него;
- инфекционные заболевания глаз;
- онкологический процесс в области органов зрения.
Также хирургическое вмешательство не проводится, если возраст больного не достиг 18 лет. Оперирование несовершеннолетнего возможно лишь с разрешения врачебной комиссии, после детального обследования.
Послеоперационный период
Заживление глазного яблока после проведения хирургического вмешательства происходит на протяжении 1-2 недель. В этот период пациент должен носить на глазу специальную повязку, предотвращающую инфицирование глаза или развитие осложнений. В послеоперационный период больной должен соблюдать постельный режим (лучше всего пребывать в стационаре), принимать антибиотики, закапывать антисептические глазные капли и соблюдать такие врачебные рекомендации:
- избегать активных движений;
- отказаться от проведения тепловых процедур;
- избавиться от вредных привычек;
- не поднимать тяжести;
- при ярком освещении носить солнцезащитные очки;
- заниматься профилактикой вирусных инфекций.
Профилактические меры
Предупредить развитие заднекапсулярной катаракты можно, если соблюдать следующие профилактические меры:
- правильно питаться, насыщая организм полезными веществами;
- потреблять витаминно-минеральные комплексы, БАДы;
- использовать при ярком свете солнцезащитные очки;
- применять специальные глазные капли;
- избавиться от вредных привычек;
- вести активный образ жизни;
- избегать длительного сидения за компьютером или телевизором;
- не находиться долгое время под прямыми солнечными лучами.
Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.





 (2 оценок, среднее: 4,50 из 5)
(2 оценок, среднее: 4,50 из 5)




