Осложненная катаракта — помутнение естественной линзы глаза (хрусталика), которое развивается на фоне имеющихся патологий в организме. Патологический процесс постоянно прогрессирует, захватывает новые области глазных структур, что в результате приводит к потере зрения. Иногда он является обратимым, если вовремя обратить на патологию внимание и принять соответствующие меры по купированию ее развития. Такая катаракта не зависит от возраста пациента.
Содержание
Этиология
Естественная биологическая линза глаза (хрусталик) является важной частью зрительного аппарата, которая обеспечивает правильное преломление световых лучей. Снаружи хрусталик окружен внутриглазной жидкостью, через которую он получает питание. Если в ней происходят негативные изменения, это отражается на прозрачности хрусталика, провоцируя осложненную катаракту.
Помутнение образуется под задней капсулой естественной линзы только когда глаз травмирован и в нем скапливаются токсины. Они попадают вместе с внутриглазной жидкостью в хрусталик, застревают в узком пространстве сзади него и провоцируют развитие патологии.
Причины
Осложненная катаракта развивается на фоне внешних воздействий или из-за других заболеваний организма как связанных с глазами, так и не имеющих к ним никакого отношения. Следует знать, что это такое заболевание, главной причиной развития которого становится токсическое воздействие продуктов распада, возникших в результате воспаления и нарушение питания хрусталика.
К появлению осложненной катаракты приводят следующие глазные заболевания:
- Хориоретинит. Воспалительный процесс, затрагивающий сетчатую и сосудистую оболочки глаза. Патология развивается из-за токсоплазмоза, ослабленного иммунитета, цитомегаловирусной инфекции. Катаракта в таком случае провоцируется общей и местной интоксикацией организма.
- Синдром Фукса. Дистрофические изменения в радужке, спровоцированные воспалением.
- Иридоциклит. Воспаление цилиарного тела, радужки, сосудистой оболочки. Проявляется обильным слезотечением, краснотой склеры, изменением рисунка радужки, болями. Частые рецидивы иридоциклита приводят к появлению катаракты.
Причины, не связанные с глазными болезнями
Иногда причинами осложненной катаракты становятся общие патологии, которые вызывают нарушения обменных процессов и общую интоксикацию организма. К ним относятся:
- тиф;
- малярия;
- оспа;
- анемия;
- анорексия;
- истощение организма;
- гипертония;
- йододефицит;
- сахарный диабет;
- патологии щитовидной железы:
- ревматоидный артрит.
К факторам риска развития осложненной катаракты относят прием некоторых лекарств (кортикостероиды, капли с адреналином или пилокарпином). Детская осложненная катаракта становится следствием увеита, которым ребенок переболел в период внутриутробного развития. Чаще заболевание бывает односторонним, но если оно развивается вследствие неконтролируемого диабета или ревматоидного артрита, оно поражает оба глаза.
Лучевую осложненную катаракту провоцирует воздействие ультразвука, рентгеновских, радиевых лучей. Эта разновидность заболевания развивается в основном у молодых людей, так как в пожилом и старческом возрасте восприимчивость хрусталика к различным видам лучей снижается.
Виды и симптоматика
Сначала осложненная катаракта начинает развиваться в задней части хрусталика, что связано с незащищенностью задней стенки эпителием. Из-за этого продукты распада могут легко проникнуть в хрусталик. Первоначально на заднем полюсе естественной линзы появляется эффект переливания.
Постепенно он увеличивается, заменяется желтоватыми помутнениями и полностью перекрывает область задней капсулы. Развивается чашеобразная катаракта, при которой основная поверхность хрусталика и его ядро еще остаются прозрачными, но качество зрения снижается. Развивается заболевание медленно, продвигаясь к средним слоям хрусталика и его ядру.
Различают несколько видов осложненной катаракты, каждая из которых сопровождается своей симптоматикой:
- Начальная. Толчком к развитию заболевания служит воспалительный инфильтрат, скапливающийся в глазных структурах. У человека при этом отсутствует симптоматика, не считая возникновения небольшой затуманенности зрения возникающая периодически.
- Незрелая катаракта. С тыльной стороны хрусталика появляется небольшого размера пятнышко, постепенно увеличивающееся в размерах и плотности. Зрение начинает стремительно ухудшаться. Но слой помутнения еще очень тонкий, большая часть коры и ядро не затронуты патологией. Незрелая осложненная катаракта проявляется повышенной чувствительностью к свету, раздваиванием изображений, нарушением сумеречного зрения, возникновением мутных пятен перед глазами, быстрой утомляемостью глаз, понижением контрастности видимых предметов, ореолом вокруг них, отсутствием улучшения четкости зрения при использовании коррекционной оптики.
- Зрелая форма. Наслоение становится пористым, грубым и желтым. Катаракта созревает, зрачок становится светло-серым. На этой стадии катаракту можно разглядеть без всяких приборов. Из-за толстого слоя инфильтрата на глазу появляется сероватое образование похожее на бельмо. Зрение стремительно ухудшается.
- Перезрелая. Человек практически перестает видеть больным глазом в результате тотального наслоения на всю площадь хрусталика.
Нарушение метаболизма влияет именно на заднюю часть оболочки, где нет эпителия, поэтому через нее легко проникают токсины. Это заднекапсулярная катаракта. Намного реже диагностируют набухающую осложненную катаракту, при которой размер естественной линзы увеличивается при одновременном сокращении передней капсулы глаза.
Неполная осложненная катаракта
При этой форме патологии на хрусталике появляются мутноватые пятна, мешающие нормально видеть. Заболевание появляется в любом возрасте, но у пожилых людей оно прогрессирует быстрей. Неполная осложненная катаракта обоих глаз возникает редко. Обычно заболевание бывает односторонним. При поражении двух глаз оно прогрессирует одновременно, но развитие на каждом органе происходит по-разному.
Диагностика
Раннюю степень патологии выявить может только офтальмолог после тщательного обследования. На поздних стадиях развития катаракты ее можно увидеть невооруженным глазом, потому что зрачок меняет свой цвет.
Сначала врач проводит стандартный осмотр, а затем биомикроскопическую диагностику, используя щелевую лампу. Патологический инфильтрат имеет серо-белый цвет, что обуславливается скоплением большого количества холестериновых отложений и кристаллов кальция. Области помутнения похожи на пемзу и передвигаются против движений глазного яблока.

Если катаракта развилась на фоне увеита, то в заднем полюсе хрусталика наблюдается переливающийся блеск. Отмечаются локальные помутнения небольшого размера беловато-сероватого оттенка. Катаракта, осложненная отслоением сетчатки, сопровождается появлением помутнений под задней капсулой хрусталика.
Кроме того, измеряется глазное давление, так как его постоянное повышение приводит к появлению передних капсулярных и субкапсулярных очагов помутнения. Дифференцируют заболевание с отслойкой сетчатки, глаукомой, новообразованиями в структурах глазах, болезнями роговичного слоя.
Лечение осложненной катаракты
Лечение осложненной катаракты в основном проводят с помощью операции. Но в ряде случаев на начальном этапе развития заболевания ее можно устранить или хотя бы приостановить прогрессирование с помощью глазных капель. Врачи прописывают капли с глутамином, лоностеролом, аскорбиновой кислотой, цистеином (Тауфон, Витафакол, Витайодурол). Эти лечебные препараты улучшают обменные процессы в хрусталике, устраняют белковые соединения, которые вызывают помутнение хрусталика. Если же помутнение достигло второй и более стадии, заболевание лечат только оперативно.
Врачи проводят различные операции по экстракции хрусталика:
- Интракапсулярная экстракция. Операция, которую назначают очень редко из-за высокого риска осложнения в виде отслоения сетчатки. Заключается в одновременном извлечении хрусталика и капсулы.
- Факоэмульсификация. Очень быстрая операция, которая продолжается примерно 15 минут. С помощью ультразвука или лазера через небольшой разрезик на глазу разрушают хрусталик до состояния эмульсии, извлекают его и заменяют искусственной интраокулярной линзой. Это мягкая линза, которая свернута в трубочку. Ее вводят с помощью микроинструмента на место хрусталика, и она расправляется. Операция бесшовная, микроразрез заживает самостоятельно. В день операции пациент уже может вернуться домой.
- Экстракапсулярная экстракция. Хрусталик удаляется без капсулы. Экстракапсулярную операцию чаще всего проводят для лечения осложненной катаракты у детей. Используют микрохирургическую технику, выполняя линеарную экстракцию, аспирацию.
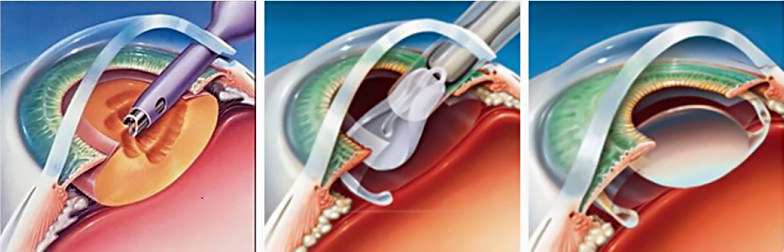
После операции могут наблюдаться некоторые осложнения в виде отечности, отторжения искусственной линзы, кровоизлияний. Но они крайне редки.
Автор статьи: Бахарева Елена Сергеевна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.










